Quy trình truyền máu chuẩn sẽ đảm bảo an toàn tuyệt đối cho người bệnh
Theo thông tin trên trang điện tử của Sở Y tế Hà Nội, truyền máu chỉ đạt hiệu quả khi truyền máu an toàn. Dưới đây là toàn bộ quy trình truyền máu an toàn cho người bệnh.
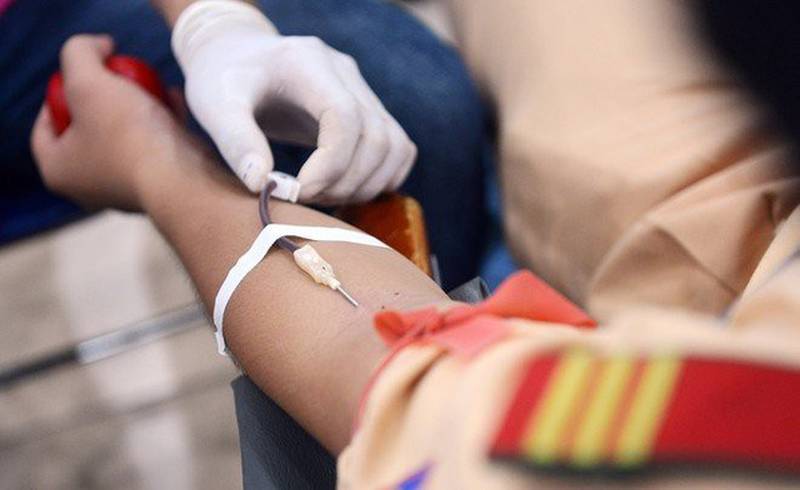
Truyền máu là gì?
Máu và các chế phẩm máu là một loại "thuốc" đặc biệt, việc chỉ định đúng, sử dụng hợp lý máu và các chế phẩm máu là vô cùng quan trọng vì sai sót có thể dẫn đến những hậu quả nghiêm trọng.
Truyền máu là nhận máu hoặc nhận các chế phẩm máu được hiến từ người khác, bao gồm hồng cầu lắng, tiểu cầu hoặc huyết tương. Máu được lưu trữ trong một túi nhựa và máu được truyền qua dây truyền có kim tiêm gắn vào tĩnh mạch cánh tay. Mỗi đơn vị máu thường được truyền hơn 2 đến 4 giờ.
Truyền máu là một trong những liệu pháp điều trị hữu hiệu giúp cứu sống nhiều bệnh nhân, đặc biệt là trong những trường hợp mất máu cấp. Tuy nhiên, để việc truyền máu đạt được hiệu quả và sự an toàn tốt nhất cho người bệnh, những người làm công tác truyền máu cần phải tuân thủ đúng quy trình từ lúc tuyển chọn người hiến máu đến khi máu hoặc chế phẩm máu được truyền cho bệnh nhân, trong đó quy trình truyền máu lâm sàng đóng một vai trò rất quan trọng.
Truyền máu chỉ đạt hiệu quả khi truyền máu an toàn. An toàn truyền máu là một quy trình khép kín gồm nhiều giai đoạn từ khi tuyển chọn người hiến máu, khám lâm sàng, làm các xét nghiệm sàng lọc, thu thập máu, sản xuất các chế phẩm máu, lưu trữ, phân phối máu… đến chỉ định truyền máu và thực hành truyền máu trên lâm sàng.
Quy trình truyền máu lâm sàng
Quy trình truyền máu lâm sàng là một quy trình thực hiện phương pháp điều trị truyền máu và các chế phẩm máu theo chỉ định của các bác sĩ điều trị. Theo Viện Huyết học - Truyền máu Trung ương, bác sĩ và điều dưỡng lâm sàng cần nắm rõ:
Bước 1: Trước khi nhận máu và chế phẩm máu:
- Bác sĩ điều trị cần đánh giá tình trạng bệnh lý, phát hiện sớm nhu cầu truyền máu ở người bệnh và có chỉ định sử dụng máu, chế phẩm máu hợp lý.
- Chỉ định các xét nghiệm cho bệnh nhân có dự kiến truyền máu: gồm nhóm máu hệ ABO; nhóm máu Rh (D); sàng lọc kháng thể bất thường cho bệnh nhân có tiền sử truyền máu, phụ nữ có tiền sử sẩy thai nhiều lần.
- Bác sĩ hoặc điều dưỡng thông báo cho người bệnh và người nhà bệnh nhân về những lợi ích và nguy cơ có thể xảy ra do truyền máu. Nếu bệnh nhân hôn mê và không có người nhà thì bác sĩ phải ghi rõ vào hồ sơ bệnh án với sự xác nhận một nhân viên y tế.
- Điều dưỡng lập dự trù, lấy máu tĩnh mạch của bệnh nhân, ống máu cần ghi rõ họ và tên, năm sinh, ID, số giường, khoa phòng.
- Chuyển phiếu dự trù và các mẫu máu cho đơn vị phát máu.
Bước 2: Thực hiện truyền máu và theo dõi truyền máu tại bệnh phòng:
- Bác sĩ điều trị và điều dưỡng viên thực hiện kiểm tra, đối chiếu:
+ Thông tin bệnh nhân, đơn vị máu và phiếu truyền máu
+ Hạn sử dụng
+ Thực hiện kiểm tra đơn vị máu không có những bất thường sau: thủng, hở, nứt, vỡ ở túi đựng, ống dây, vị trí cắm dây truyền; hiện tượng không phân lớp hoặc phân lớp bất thường giữa các thành phần máu khi đã để lắng hoặc ly tâm; có màu sắc bất thường; có cục đông, vẩn, tủa; có nổi váng trên bề mặt.
- Định nhóm máu hệ ABO cho bệnh nhân và túi máu ngay tại giường bệnh và đối chiếu thông tin trên phiếu truyền máu bằng phương pháp sử dụng huyết thanh mẫu, phối hợp với đơn vị phát máu làm rõ mọi sự khác biệt nếu có giữa hồ sơ bệnh án, phiếu truyền máu, nhãn đơn vị và kết quả định nhóm.
- Thực hiện việc truyền máu:
+ Chuẩn bị phương tiện, dụng cụ, thuốc dự phòng cấp cứu để thực hiện truyền máu và xử trí kịp thời khi có tai biến.
+ Sử dụng dây truyền máu có bầu lọc.
+ Không được bổ sung bất cứ chất gì vào túi máu trừ trường hợp có chỉ định hòa loãng khối hồng cầu.
+ Ủ ấm đoạn dây truyền đơn vị máu, các chế phẩm máu khi cần truyền nhanh và khối lượng lớn (50ml/kg/h ở người lớn và 15ml/kg/h ở trẻ em), nhiệt độ ủ ấm không vượt quá 37oC.
+ Kiểm tra và theo dõi các chỉ số về mạch, nhiệt độ, huyết áp, trạng thái tinh thần của bệnh nhân trước, trong quá trình truyền máu, đặc biệt trong 15 phút đầu truyền máu để phát hiện và xử lý kịp thời với tai biến nếu có và ghi chép đầy đủ vào hồ sơ bệnh án.
- Khi xảy ra các tai biến liên quan đến truyền máu cần:
+ Giảm tốc độ hoặc ngừng truyền máu tùy theo mức độ nghiêm trọng của tai biến.
+ Duy trì đường truyền bằng cách sử dụng dung dịch muối đẳng trương.
+ Xử trí cấp cứu bệnh nhân
+ Không được tiếp tục truyền đơn vị máu hoặc chế phẩm máu có liên quan đến tai biến sau khi đã ngừng truyền quá 04 giờ.
+ Khi có tai biến truyền máu, cơ sở điều trị cần:
- Định lại nhóm máu ABO ngay tại giường, ghi bệnh án có sự xác nhận của bác sĩ điều trị, lãnh đạo và người thực hiện kỹ thuật định nhóm máu.
- Đối chiếu thông tin bệnh án của người bệnh, nhãn đơn vị máu và phiếu truyền máu. Kết quả đối chiếu phải ghi hồ sơ bệnh án.
- Thu thập mẫu máu của bệnh nhân lấy trước khi truyền máu.
- Lấy mẫu máu và nước tiểu của bệnh nhân vào thời điểm xảy ra tai biến.
- Thông báo cho phòng phát máu và phòng kế hoạch tổng hợp.
- Chuyển đơn vị máu và chế phẩm có liên quan về phòng phát máu.
- Phối hợp với đơn vị cấp phát máu để xác định nguyên nhân.
Cần lưu ý:
+ Túi máu đã chuyển về đơn vị điều trị phải được truyền hết cho bệnh nhân trong vòng 06 giờ kể từ thời điểm giao nhận giữa đơn vị phát máu và đơn vị điều trị.
+ Trường hợp chưa tiến hành truyền máu được, các túi máu và chế phẩm máu cần phải được bảo quản phù hợp.
Đối với truyền máu cấp cứu mục đích là kịp thời bồi hoàn số lượng hồng cầu khả dụng để cứu mạng người bệnh do mất máu và hạn chế tối đa tai biến truyền máu. Khi đó, truyền máu phải đảm bảo nguyên tắc: người bệnh nhóm máu nào thì sẽ truyền nhóm máu ấy và túi máu phải thuận hợp với máu người bệnh; trường hợp nguy cơ rất cao và cao có thể lấy hồng cầu lắng 0 và Huyết tương đông lạnh AB truyền cho tất cả.
Quy trình thực hiện truyền máu được thực hiện như sau:
Bước 1: Đánh giá phân loại bệnh nhân: 5 phút.
Bước 2: Xác định nhóm máu bệnh nhân, nếu không được xem như là nhóm 0: 5phút.
Bước 3: Đăng ký Hồng cầu lắng từ ngân hàng máu. Dự trù theo mức độ mất máu hoặc theo nguy cơ trên lâm sàng.
Nguy cơ rất cao là người bệnh mất máu có rối loạn huyết động học và chưa kiểm soát được tình trạng mất máu: Thường lượng máu mất phải từ 50% tổng khối máu của bệnh nhân, dự trù ban đầu là 5 đơn vị 350ml(cho người lớn).
Nguy cơ cao là mất máu chưa kiểm soát được nhưng chưa có tình trạng rối loạn huyết động học: Thường là 3-4 đơn vị.
Nguy cơ thấp là đã kiểm soát được tình trạng chảy máu, người bệnh tạm ổn về huyết động học: Thường là 2 đơn vị.
Nếu chưa kiểm soát được tình trạng chảy máu và vết thương từ động mạch lớn, phải dự trù gấp 2 lần số lượng trên. Thời gian bước này thường khoảng 1 giờ, tùy khoảng cách với ngân hàng máu.
Bước 4: Thực hiện phản ứng chéo tại giường: Lấy 1 giọt máu tĩnh mạch bệnh nhân và 1 giọt chế phẩm máu chuẩn bị truyền, trộn chung với nhau trên lame hoặc mặt phẳng không dính (gạch men, sứ, mica… ). Khẽ nghiêng qua lại vài lần, nếu không có hiện tượng ngưng kết và tiêu huyết là phản ứng âm tính, có thể truyền được. Lưu ý thao tác này cần làm nhanh hoặc lấy mẫu máu tĩnh mạch qua chống đông để tránh tình trạng đông cứng.
Lưu ý trong quá trình truyền máu cần theo dõi
Tốc độ truyền: Thường từ 30 giọt /phút, tăng lên tùy theo tốc độ mất máu và tình trạng huyết động học của bệnh nhân.
Theo dõi sát trong quá trình truyền nhịp thở, phản ứng da và nhiệt độ bệnh nhân để phát hiện phản ứng truyền máu.
Nếu có rối loạn đông máu hoặc truyền máu khối lượng lớn, cần bù thêm huyết tương đông lạnh. Trung bình 1 đơn vị 150ml huyết tương đông lạnh cho 10kg cân nặng.
Theo GiaDinh
- Những trường hợp Cảnh sát giao thông có quyền dừng xe kiểm tra kể cả khi không vi phạm
- Nơi bẩn nhất trong phòng làm việc, chứa ổ vi khuẩn gấp 400 lần bồn cầu
- "Đu trend" pha mắm tôm vào trà sữa: Thú vui đánh đổi nguy cơ ngộ độc
- Loại rau bán rẻ nhất chợ, quý ngang nhân sâm, người Việt nên ăn thường xuyên để sống thọ
- 'Vỡ mộng' với cua lột giá 25.000 đồng/con
- Vấn đề pháp lý vụ 7 công nhân t.ử v.ong thương tâm bên trong nhà máy xi măng ở Yên Bái
- Lai Châu: Cầm dao đòi gặp chủ tịch huyện để yêu cầu giải quyết tin đồn vợ ngoại tình
- Trong 'cơn sốt' vàng, hai chị em mua vàng giả lừa được hơn 500 triệu đồng
- Mất gần 3 tỷ đồng từ lời làm quen rồi 'gạ' đầu tư trên mạng và một số website giả mạo có nguy cơ lừa đảo
- Tin sáng 23/4: Tin mới nhất vụ tai nạn lao động tại nhà máy xi măng Yên Bái; Hoa hậu Thùy Tiên đại diện thanh niên Việt đối thoại với Tổng thư ký ASEAN
- 5 con giáp vận đỏ gõ cửa vào tuần cuối cùng của năm 2023 dương lịch
- Sai lầm khi ngủ trưa nhân viên văn phòng nào cũng mắc phải
- Bài kiểm tra thành ngữ của học sinh cấp một: 'Cây ngay không sợ.... cọp', 'môi hở hàm ếch'
- Không cho con tiền đi học, người lớn quá lo xa?
- Phát hiện cơ chế gây bệnh mới của tình trạng gan nhiễm mỡ
- Giai đoạn vợ chồng dễ ly hôn, nên cẩn trọng!
- Xử gian lận thi cử ở Hà Giang: Vũ Trọng Lương đánh xe tải đưa bài thi đi sửa điểm
- Sinh viên "sợ hãi" vì trường gửi tin báo điểm cho phụ huynh chỉ toàn
- Mẹ uống thuốc nam để lợi sữa khiến trẻ sơ sinh nguy kịch
- Ôm nỗi day dứt suốt 8 năm, tôi khuỵu ngã khi bám theo đứa trẻ giống hết vợ cũ
- Những trường hợp Cảnh sát giao thông có quyền dừng xe kiểm tra kể cả khi không vi phạm
- Việt Nam có 2 loại "cá trường thọ" tốt ngang nhân sâm, tổ yến
- Vì sao ngủ đủ 8 tiếng nhưng đi làm vẫn "gật gà gật gù"?
- Phát hiện hóa chất vĩnh cửu có trong thực phẩm và đồ uống
- Nghỉ lễ nhà nhà đi chơi người này lại 'rinh' tiền tỷ Vietlott về tay
- Mất gần 3 tỷ đồng từ lời làm quen rồi 'gạ' đầu tư trên mạng và một số website giả mạo có nguy cơ lừa đảo
- Tin sáng 23/4: Tin mới nhất vụ tai nạn lao động tại nhà máy xi măng Yên Bái; Hoa hậu Thùy Tiên đại diện thanh niên Việt đối thoại với Tổng thư ký ASEAN
- Trong 'cơn sốt' vàng, hai chị em mua vàng giả lừa được hơn 500 triệu đồng
- Lai Châu: Cầm dao đòi gặp chủ tịch huyện để yêu cầu giải quyết tin đồn vợ ngoại tình
- Vấn đề pháp lý vụ 7 công nhân t.ử v.ong thương tâm bên trong nhà máy xi măng ở Yên Bái
- Những trường hợp Cảnh sát giao thông có quyền dừng xe kiểm tra kể cả khi không vi phạm
- Việt Nam có 2 loại "cá trường thọ" tốt ngang nhân sâm, tổ yến
- Vì sao ngủ đủ 8 tiếng nhưng đi làm vẫn "gật gà gật gù"?
- Phát hiện hóa chất vĩnh cửu có trong thực phẩm và đồ uống
- Nghỉ lễ nhà nhà đi chơi người này lại 'rinh' tiền tỷ Vietlott về tay
- Mất gần 3 tỷ đồng từ lời làm quen rồi 'gạ' đầu tư trên mạng và một số website giả mạo có nguy cơ lừa đảo
- Tin sáng 23/4: Tin mới nhất vụ tai nạn lao động tại nhà máy xi măng Yên Bái; Hoa hậu Thùy Tiên đại diện thanh niên Việt đối thoại với Tổng thư ký ASEAN
- Trong 'cơn sốt' vàng, hai chị em mua vàng giả lừa được hơn 500 triệu đồng
- Lai Châu: Cầm dao đòi gặp chủ tịch huyện để yêu cầu giải quyết tin đồn vợ ngoại tình
- Vấn đề pháp lý vụ 7 công nhân t.ử v.ong thương tâm bên trong nhà máy xi măng ở Yên Bái



